I Principali Tumori della Pelle
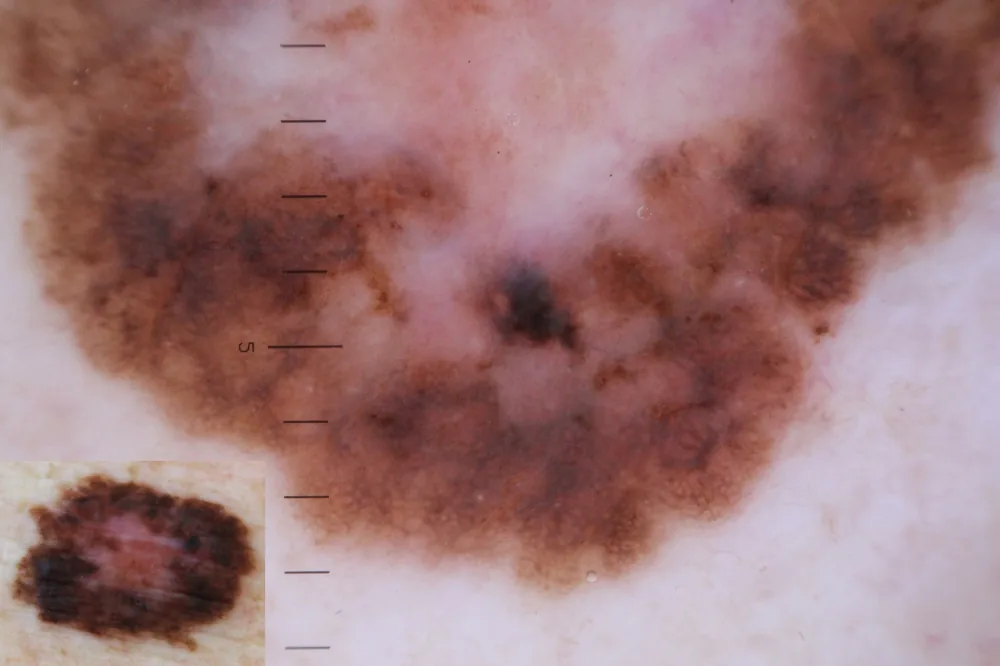
Melanoma
Il melanoma origina dai melanociti, le cellule che producono melanina. È il tumore cutaneo più aggressivo perché può metastatizzare se non diagnosticato precocemente. La sua prognosi dipende fortemente dallo stadio alla diagnosi: nelle forme in situ e in stadio I, i tassi di sopravvivenza a 5 anni sono molto elevati (in molte casistiche superiori al 90%); negli stadi più avanzati la prognosi si riduce progressivamente. Il melanoma può svilupparsi da nei preesistenti o, più frequentemente, su pelle apparentemente sana. La regola ABCDE è uno strumento utile per riconoscere le lesioni che meritano attenzione specialistica.
Carcinoma Basocellulare (BCC)
Il carcinoma basocellulare è il tumore cutaneo più comune in assoluto. Ha una crescita lenta, è localmente invasivo ma raramente metastatizza. È fortemente correlato all'esposizione solare cronica e si localizza tipicamente in aree fotoesposte: viso, naso, orecchie, cuoio capelluto. La prognosi con trattamento tempestivo è eccellente.
Carcinoma Spinocellulare (SCC)
Il carcinoma spinocellulare è il secondo tumore cutaneo più frequente. Può svilupparsi da cheratosi attiniche preesistenti, ha potenziale metastatico in determinate sedi e situazioni cliniche, ed è associato a danno solare cumulativo. Richiede generalmente la rimozione chirurgica con controllo dei margini, eseguita ambulatorialmente o — nei casi più complessi — in ambito ospedaliero.
Lesioni Precancerose
Le cheratosi attiniche sono lesioni precancerose causate dal danno solare cronico, con potenziale di evoluzione verso il carcinoma spinocellulare. Si presentano come macchie ruvide e squamose su aree fotoesposte. Sono trattabili con terapie non invasive — tra cui la terapia fotodinamica — e il loro trattamento riduce il rischio di evoluzione tumorale.
La Regola ABCDE per Riconoscere i Nei Sospetti
La regola ABCDE è uno strumento di autoesame utile per riconoscere le lesioni pigmentate che richiedono valutazione specialistica.
- A — Asimmetria: un neo normale è generalmente simmetrico; se diviso a metà, le due parti dovrebbero essere uguali
- B — Bordi irregolari: bordi frastagliati, dentellati o mal definiti possono essere un segnale d'allarme
- C — Colore non uniforme: variazioni di colore nello stesso neo (marrone chiaro/scuro, nero, bluastro, rossastro, bianco)
- D — Diametro superiore a 6 mm: nei più grandi della gomma di una matita meritano attenzione
- E — Evoluzione nel tempo: cambiamenti in dimensione, forma, colore, spessore o consistenza
Altri segnali da non sottovalutare: sanguinamento spontaneo, prurito persistente, formazione di croste che non guariscono, crescita rapida, comparsa di noduli. L'autoesame periodico è importante, ma non sostituisce il controllo specialistico.
La Nostra Esperienza Specialistica
Diagnosi con Dermatoscopia VIDIX
La diagnosi accurata dei tumori cutanei richiede competenze specifiche e strumenti adeguati. Utilizziamo il dermatoscopio digitale VIDIX per l'analisi microscopica delle lesioni cutanee. La dermatoscopia consente di valutare strutture e caratteristiche non visibili a occhio nudo, aumentando significativamente l'accuratezza diagnostica e riducendo il numero di biopsie non necessarie.
Approccio Sistematico
- ✓ Anamnesi completa personale e familiare
- ✓ Esame clinico totale della cute, comprensivo di cuoio capelluto, palmi, piante, regione genitale e mucose
- ✓ Dermatoscopia digitale delle lesioni clinicamente rilevanti
- ✓ Documentazione fotografica per il follow-up
- ✓ Classificazione del rischio secondo le linee guida internazionali
Biopsia ed Esame Istologico
Quando una lesione risulta clinicamente sospetta, la diagnosi definitiva richiede una biopsia cutanea con esame istologico. Per le lesioni di piccole dimensioni può essere indicata la biopsia escissionale, che consente diagnosi e trattamento in un unico intervento ambulatoriale.
Percorso Terapeutico
Una volta ottenuta la diagnosi istologica, il Centro Eudermia definisce il percorso più appropriato: per le lesioni benigne o a basso rischio l'asportazione viene eseguita in regime ambulatoriale presso lo studio. Per il melanoma e i tumori cutanei a prognosi più severa, il Centro Eudermia indirizza il paziente al percorso oncologico ospedaliero per chirurgia oncologica con margini adeguati e gestione multidisciplinare. Il follow-up dermatologico a lungo termine resta presso il Centro per la prevenzione delle recidive e il monitoraggio del rischio di nuove lesioni.
Fattori di Rischio: A Chi è Consigliato lo Screening
Alto Rischio (ogni 6-12 mesi)
- • Pelle molto chiara, occhi chiari
- • Numerosi nei (più di 50)
- • Storia personale/familiare di melanoma
- • Scottature solari severe nell'infanzia
- • Uso di lampade abbronzanti
- • Lavoro/sport prolungati all'aperto
- • Condizioni di immunosoppressione
Rischio Moderato (annuali)
- • Pelle chiara, tendenza a scottarsi
- • 20-50 nei visibili
- • Esposizione solare intensa occasionale
- • Età superiore ai 40 anni
- • Storia di tumori cutanei non-melanoma
Basso Rischio (ogni 2 anni)
- • Pelle scura che si abbronza facilmente
- • Pochi nei (meno di 20)
- • Nessuna familiarità
- • Protezione solare costante
Prevenzione
La prevenzione è il primo strumento contro i tumori della pelle. Le raccomandazioni principali includono:
- ✓ Protezione solare SPF 50+ quotidianamente, anche nelle giornate nuvolose
- ✓ Riapplicazione ogni 2 ore durante l'esposizione
- ✓ Evitare l'esposizione diretta nelle ore centrali (11-16)
- ✓ Indumenti protettivi, cappello a tesa larga, occhiali da sole
- ✓ Mai usare lampade abbronzanti (classificate come cancerogeni di gruppo 1 dall'OMS)
- ✓ Educazione alla fotoprotezione fin dall'infanzia
- ✓ Autoesame periodico della pelle
- ✓ Mappatura dei nei per chi presenta fattori di rischio
Domande Frequenti sui Tumori della Pelle
La diagnosi precoce è fondamentale nei tumori della pelle. Le informazioni presenti in questa pagina hanno scopo informativo e divulgativo e non sostituiscono la valutazione medica specialistica. La prognosi dei tumori cutanei dipende da numerosi fattori e va sempre discussa con il proprio specialista.